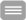Die Therapie von (chronischen) Wunden spielt eine zentrale Rolle in der Dermatologie. Zur Untersuchung der Zellmigration an Wundrändern stehen Scratch-Wund-Assays mit HaCaT-Zellen, primären epidermalen Keratinozyten und primären dermalen Fibroblasten zur Verfügung. Neben der direkten Messung der Zellmigration und Regeneration der Zellschicht ermöglichen diese Modelle die Überwachung des Wundheilungsprozesses durch Genexpressionsstudien mittels RT-PCR. Ein 3D-Wundmodell, bestehend aus einer dermalen Komponente und mechanisch verletzten Epidermis, erlaubt die Untersuchung von Wundheilungsprozessen unter anspruchsvollen realitätsnahen Bedingungen, wie z.B. dem Auflegen von Wundauflagen.
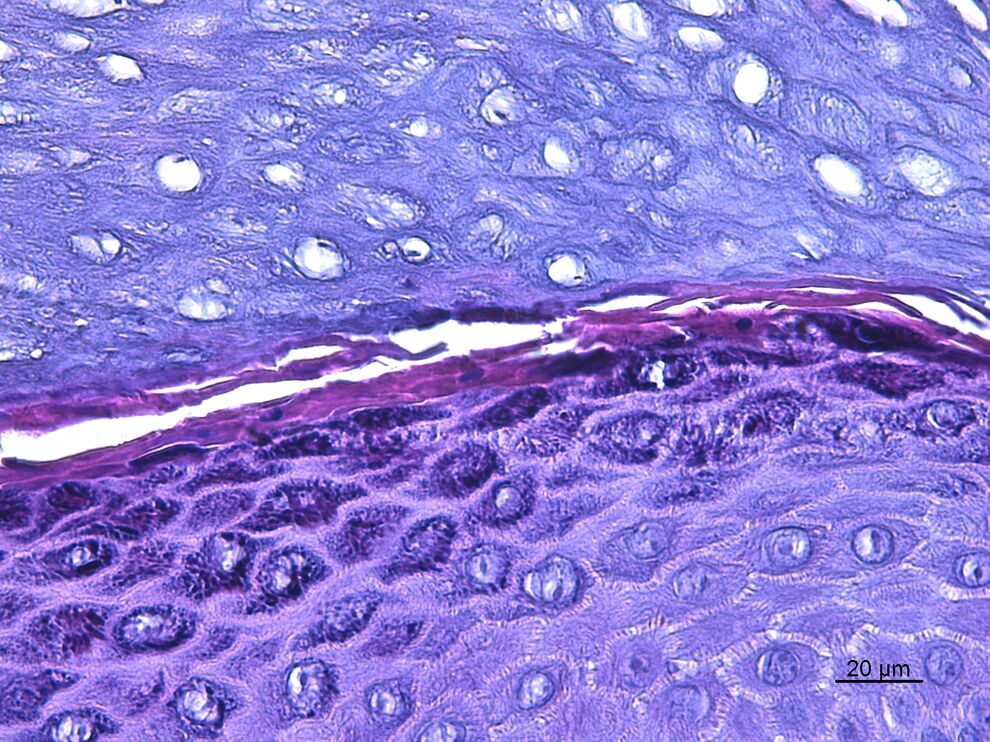
Zellmodelle gesunder und kranker Haut
Um die Wechselwirkungen zwischen der Haut und (Bio)-Materialien zu untersuchen, wurden im Dermatologischen Forschungslabor der Klinik für Hautkrankheiten unterschiedliche Zellmodelle entwickelt. In 2D-Zellsystemen wie z.B. Monolayern in 96-well Platten können Untersuchungen zur Viabilität, Nekrose, Apoptose und Entzündungsreaktionen verschiedener Hautzellen unter Einfluss von Testsubstanzen analysiert werden. Hierfür werden HaCaT-Keratinozyten, primäre Keratinozyten und primäre Fibroblasten verwendet.
Zur Simulation und Standardisierung der in vivo-Situation wurden in unserem Labor 3D-Vollhautmodelle entwickelt, die sowohl eine dermale Komponente mit Fibroblasten als auch eine epidermale Komponente mit Keratinozyten enthalten. In diesen Modellen spielen die Wechselwirkungen zwischen verschiedenen Zelltypen wie Fibroblasten und Keratinozyten, wie sie auch in vivo vorkommen, eine wichtige Rolle. Diese 3D-Modelle können mit Bakterien und Dermatophyten infiziert werden und anschließenden antimikrobielle Therapien getestet werden. 3D-Zellkulturen stellen somit einen Zwischenschritt zwischen 2D-Monoschichtkulturen und Tiermodellstudien dar und stellen für bestimmte Anwendungsbereiche eine sinnvolle Alternative oder Ergänzung von Tierversuchen dar (3R-Prinzip).

Entzündliche Hautkrankheiten wie Psoriasis (Ps) und atopische Dermatitis (AD) sind in der Bevölkerung weit verbreitet. So sind in Industrieländern schätzungsweise zwischen 15-30% der Kinder und 2-10% der Erwachsenen von AD betroffen. Die Prävalenz von Ps ist in Deutschland 2%, weltweit 0,5-11%. Diese entzündlichen Hautkrankheiten resultieren aus einem Ungleichgewicht der T-Zell-Untergruppen und der Zytokinumgebung im Zusammenspiel mit Fibroblasten und Keratinozyten. Im Dermatologischen Forschungslabor wurden durch Th1- und Th2-Zytokinstimulation erfolgreich PS- und AD- 3D-Hautmodelle entwickelt, die Entzündungsreaktionen im Kontext der Erkrankung nachahmen und so die phänotypische Charakterisierung auf morphologischer und Transkriptomebene vor und nach verschiedenen Behandlungen ermöglicht. Diese gut kontrollierbaren dreidimensionalen in vitro-Modelle zeigen PS- und AD-ähnliche Phänotypen mit hohem Potenzial für die Krankheitsforschung und therapeutische Arzneimitteltests.